Tumore al collo dell'Utero
Tabella dei Contenuti
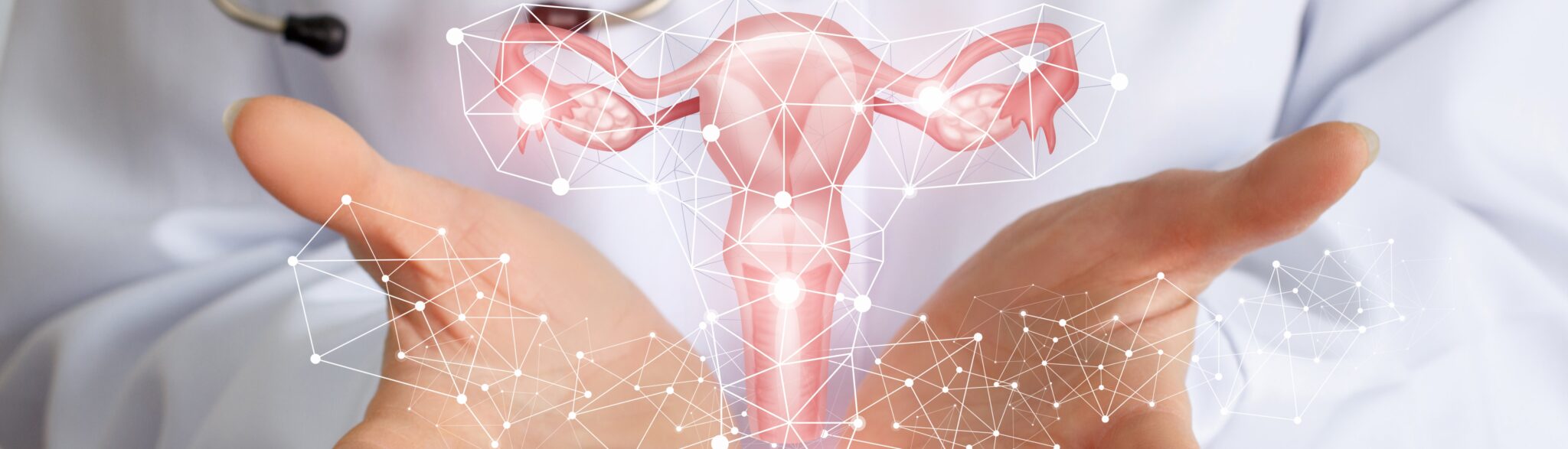
Cos’è il Tumore al Collo dell’Utero?
Il Tumore al Collo dell’utero è la crescita di cellule anormali nel rivestimento della cervice. Il Tumore al Collo dell’Utero più comune è il carcinoma a cellule squamose, che rappresenta il 70% dei casi. L’adenocarcinoma è meno comune (circa il 25% dei casi) e più difficile da diagnosticare perché inizia più in alto nella cervice.
Si stima che sono stati molti i casi di Tumore al Collo dell’Utero diagnosticati in Italia nel 2021. Il rischio che ad una donna venga diagnosticato il Tumore al Collo dell’Utero all’età di 85 anni è 1 su 162.
L’incidenza del Tumore al Collo dell’Utero è notevolmente diminuita dall’inizio dell’introduzione del programma nazionale di vaccinazione contro il papilloma virus umano (HPV).
La possibilità di sopravvivere al tumore del collo dell’utero per almeno cinque anni è del 74%.
Sintomi del Tumore al Collo dell’Utero
I cambiamenti precancerosi nelle cellule cervicali raramente causano sintomi. L’unico modo per sapere se ci sono cellule anormali che possono trasformarsi in cancro è sottoporsi a un test di screening del collo dell’utero. Se i primi cambiamenti cellulari si trasformano in cancro al collo dell’utero, i segni più comuni includono:
- sanguinamento vaginale tra i periodi
- sanguinamento mestruale più lungo o più pesante del solito
- dolore durante il rapporto
- sanguinamento dopo il rapporto
- dolore pelvico
- un cambiamento nelle perdite vaginali come più perdite o un colore o un odore forte o insolito
- sanguinamento vaginale dopo la menopausa.
Questi sintomi possono essere causati da altre condizioni, ma se si è preoccupati o i sintomi persistono, contattare il medico.
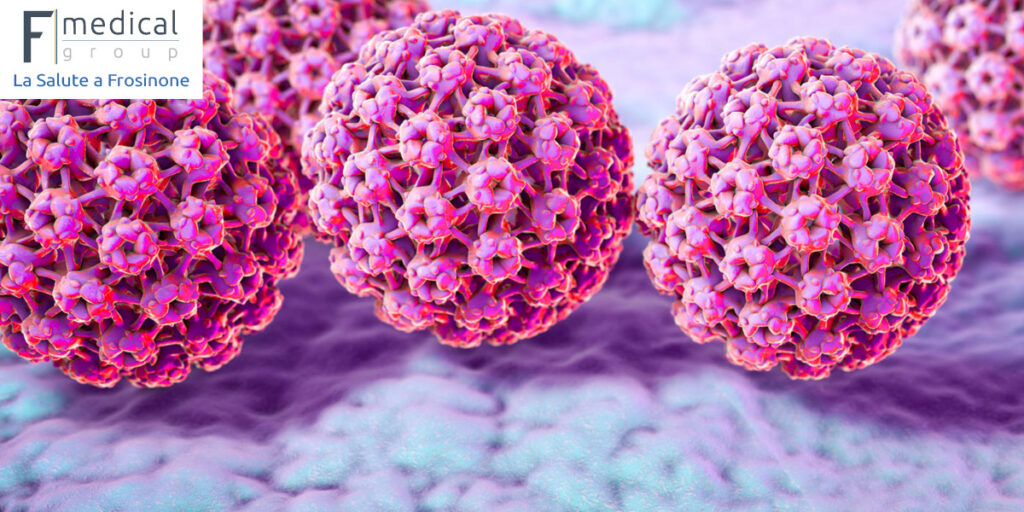
Cause del tumore al collo dell’utero
Quasi tutti i casi di tumore al collo dell’utero sono causati da un’infezione persistente con alcuni tipi ad alto rischio del papillomavirus umano (HPV); questo è il più grande fattore di rischio per il tumore al collo dell’utero. L’altro principale fattore di rischio per il cancro è il fumo.
Ci sono alcune prove che le donne che hanno preso la pillola contraccettiva per cinque anni o più hanno un rischio maggiore di sviluppare il tumore al collo dell’utero nelle persone con HPV. Il rischio è piccolo e l’assunzione della pillola ha anche dimostrato di ridurre il rischio di altri tumori come l’ovaio e l’utero.
Altri fattori di rischio includono:
- fumo e fumo passivo
- un sistema immunitario indebolito
Circa otto donne su 10 verranno infettate da HPV genitale in qualche momento della loro vita. La maggior parte delle donne che hanno l’infezione da HPV non è detto che abbiano il tumore al collo dell’utero; solo alcuni tipi di HPV provocano il cancro al collo dell’utero.
Diagnosi di tumore al collo dell’utero
Se i risultati del test di screening suggeriscono che sono presenti i sintomi di cancro, la persona verrà indirizzata da uno specialista per ulteriori test.
I soliti test per diagnosticare il tumore al collo dell’utero sono:
Colposcopia con biopsia
Una colposcopia identifica dove si trovano le cellule anormali nella cervice e che aspetto hanno. Uno speculum viene inserito nella vagina in modo che il medico possa visualizzare la cervice e la vagina tramite un colposcopio, uno strumento che ingrandisce l’area, come un binocolo. È posizionato vicino alla vulva ma non è inserito nel corpo. La procedura viene eseguita da un colposcopista, di solito un ginecologo o, in alcune cliniche, un infermiere.
Se il colposcopista vede aree sospette, di solito preleva un campione di tessuto (biopsia) dalla superficie della cervice per l’esame al microscopio da parte di un patologo.
Asportazione ad anello grande della zona di trasformazione (LLETZ) o biopsia del cono
Se uno qualsiasi dei test mostra alterazioni cellulari precancerose, potrebbe esserci una procedura di escissione ad anello di grandi dimensioni o una biopsia del cono.
LLETZ è il metodo più comune per rimuovere il tessuto cervicale per l’esame e il trattamento delle alterazioni precancerose della cervice. Di solito viene eseguito in anestesia locale.
Una biopsia del cono viene utilizzata dove sono presenti cellule ghiandolari anormali nella cervice o se si sospetta un cancro allo stadio iniziale.
Trattamento per il tumore al collo dell’utero
Situazione iniziale
Se viene rilevato un tumore al collo dell’utero, potrebbe essere allo stadio 1, il che significa che le cellule anormali si trovano solo nel tessuto della cervice, o nella peggiore delle ipotesi allo stadio 4, il che significa che il cancro si è diffuso oltre il bacino al polmone, al fegato o alle ossa. Questo aiuta i medici a pianificare il miglior trattamento per il paziente.
Tipi di trattamento
Il trattamento dipende dallo stadio della malattia. Per la malattia precoce e non voluminosa (meno di 4 cm), il trattamento è chirurgico , a volte con terapia chemio-radioterapica successiva.
Se il tumore è piccolo, può essere sufficiente una biopsia del cono; in alcuni casi è necessaria l’isterectomia (rimozione chirurgica dell’utero).
Per la malattia localmente avanzata, viene utilizzata una combinazione di radioterapia (radioterapia) e chemioterapia (cisplatino).
Per la malattia metastatica, il trattamento è la chemioterapia (platino/fluorouracile) o le sole cure palliative.
Team di trattamento
A seconda del trattamento, il team di trattamento può essere composto da un numero di diversi professionisti sanitari, come ad esempio:
- Medico di base – si prende cura della salute generale e collabora con gli specialisti per coordinare il trattamento.
- Oncologo ginecologico: diagnostica e cura i tumori del sistema riproduttivo femminile
- Oncologo radioterapico: prescrive e coordina il trattamento radioterapico.
- Oncologo medico- prescrive e coordina il corso della chemioterapia.
- Coordinatori dell’assistenza oncologica: coordinano le cure, mantengono i contatti con il team multidisciplinare e supportano te e la tua famiglia durante tutto il trattamento.
- Dietista: raccomanda un piano alimentare da seguire durante il trattamento e il recupero.
- Altri professionisti sanitari alleati, come assistenti sociali, farmacisti e consulenti.

Prevenire il cancro cervicale
Vaccino HPV
Questo è un vaccino contro specifici tipi di HPV che causano quasi tutti i tumori del collo dell’utero. Gardasil 9 è stato sviluppato per proteggere da nove tipi di HPV che causano circa il 90% dei tumori del collo dell’utero. Il vaccino è più efficace se la seconda dose viene somministrata 6-12 mesi dopo la prima.
Avere il vaccino HPV non significa che non dovresti avere regolari test di screening del cancro al collo dell’utero. Se si è stati vaccinati contro l’HPV, bisogna fare il primo screening all’età di 25 anni e poi ogni due anni.
Prognosi per cancro al collo dell’utero
Non è possibile per un medico prevedere il decorso esatto di una malattia, poiché dipenderà dalle circostanze individuali di ciascuna persona. Tuttavia, il medico di F-Medical group Frosinone può dare una prognosi, il probabile esito della malattia, in base al tipo di tumore al collo dell’utero che ha, ai risultati del test, al tasso di crescita del tumore, nonché all’età, alla forma fisica e alla storia medica.
Il tumore al collo dell’utero può essere trattato efficacemente quando viene trovato precocemente. La maggior parte delle donne con cancro al collo dell’utero in fase iniziale può essere curata.
Il trattamento per il cancro al collo dell’utero può rendere più difficile o impossibile rimanere incinta. Se la fertilità è importante per la donna, è importante parlarne con il medico prima dell’inizio del trattamento.
O SCEGLI UN METODO PER ESSERE RICONTATTATO
Vuoi risolvere il tuo problema? Contattaci!
VIA MAIL
prenotazioni@f-medical.it
F-Medical Group è convenzionato con tutte le principali Compagnie Assicurative, Fondi Sanitari Integrativi e Casse Mutua
Assicurazioni e Fondi Sanitari Integrativi
Sai di essere in possesso di un fondo di assistenza sanitaria integrativa?
Molti contratti collettivi
lo prevedono!
Anche tu potresti già averlo e non saperlo!
Consulta la guida per scoprirlo

Puoi accedere a prestazioni sanitarie come visite specialistiche e odontoiatriche,
esami diagnostici, fino a grandi interventi e ricoveri programmati con:

Tempi di attesa ridotti Attraverso un servizio di consulenza, avrai accesso in maniera rapida a tutti i servizi del Medical Group

Rimborso diretto o indiretto Una modalità che ti permette di non pagare la prestazione, la terapia, e l’intervento chirurgico

Consulenza personalizzata Sono disponibili dei consulenti che supporteranno il paziente durante il suo percorso nel Medical Group
Assicurazioni e Fondi Sanitari Integrativi
Sai di essere in possesso di un fondo di
assistenza sanitaria integrativa?
Molti contratti collettivi lo prevedono!
Anche tu potresti già averlo e non saperlo!
Consulta la guida per scoprirlo!















